La moda del SIBO
Nota: tenéis un resumen de lo que detallo más abajo (excepto la analogía del lumbago) en mi cuenta de YouTube:
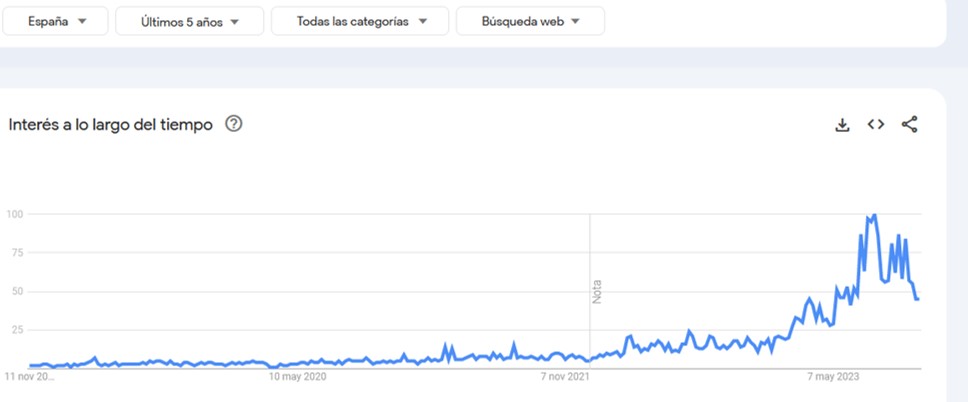
A juzgar por Google Trends, el SIBO está de moda. Desde 2021, la popularidad del término “SIBO” va en claro aumento en España. Es probable que esto tenga que ver con la reciente aparición y fácil disponibilidad de pruebas de aliento para (supuestamente) diagnosticar esta enfermedad, como explico más abajo.
Algunas pinceladas sobre el SIBO
A la primera persona que escuché hablar de forma sensata del SIBO fue a mi admirada amiga Karina Cuiñas, cirujana colorrectal. Lo hizo en diciembre de 2020, cuando esta patología todavía no estaba tan de moda. Explicó en su cuenta de Instagram que una cantidad muy grande de bacterias en el intestino delgado puede causar problemas, porque pueden fermentar los carbohidratos que comemos y producir gases, y que cierto nivel de bacterias por encima de lo normal es lo que se le llama SIBO (siglas en inglés de Small Intestinal Bacterial Overgrowth), que podemos traducir como sobrecrecimiento bacteriano intestinal.
El síntoma más común es, de nuevo según Karina, la sensación de gases (hablé del tema en el texto “7 trucos para reducir los gases intestinales”), pero también pueden aparecer náuseas, distensión, dolor abdominal y diarrea y lo ideal sería mejorar la causa que lo produce.
Pues bien, para Karina, “lo único que tiene algo de evidencia es el uso de antibióticos. Pero claro, hay que tener cuidado con el uso de antibióticos y las resistencias bacterianas”. Ojo, que ha dicho que el uso de antibióticos “tiene algo de evidencia”, no que haya evidencias sólidas. Y no se lo saca de la manga: en la guía clínica sobre el tema que publicó en 2020 el American College of Gastroenterology (ACG), leemos aunque que el consejo de dar antibióticos tiene sentido en ciertos casos, debe clasificarse como “Low level of evidence” (bajo nivel de evidencia) (Am J Gastroenterol. 2020 Feb;115(2):165-178).
Sobrediagnósticos de SIBO
Un estudio publicado en septiembre de 2022, dos años más tarde que el texto de Karina y que el citado consenso, vino a dar la razón al escepticismo que muchos tenemos con la sobreabundancia de diagnósticos (y no digamos tratamientos) de esta condición. En la investigación leemos que la reciente aparición y la relativamente fácil disponibilidad de los test de aliento para diagnosticar (en teoría) el SIBO se ha traducido en un aumento “dramático” en los casos de esta enfermedad.
Pero se añade a continuación que:
“Sin embargo, los problemas con la especificidad de estas pruebas de aliento han nublado su interpretación y han despertado cierto escepticismo sobre el papel de SIBO en este gran repertorio clínico [síntomas gastrointestinales]. Además, falta la plausibilidad fisiopatológica que sustenta al SIBO como causa de mala digestión/malabsorción con respecto a su supuesto papel en el síndrome del intestino irritable, por ejemplo” (Gastroenterology. 2022 Sep;163(3):593-607).
En octubre de 2022, un mes después de la aparición de dicho estudio, una investigación concluyó que “la utilidad de las pruebas de aliento parece actualmente limitada” y que “no se consideran un gold diagnostic standard” (en castellano, patrón oro: término que define las pruebas de diagnóstico que tienen la máxima fiabilidad) (J Clin Med. 2022 Oct 12;11(20):6017).
Para quien quiera ampliar esta cuestión, dos sugerencias. Por una parte, en enero de 2023 se publicó una interesante investigación centrada en el diagnóstico del SIBO (Antibiotics (Basel). 2023 Jan 28;12(2):263). Por otra parte, Ignacio López Goñi publicó en su laureado blog Microbioblog un texto titulado “Me han diagnosticado una bacteria que se llama SIBO”. En él detalla, entre otras imprescindibles consideraciones, que:
“Un simple test de aliento o un análisis de la microbiota intestinal a partir de una muestra de heces son solo una ‘foto fija’ de los microorganismos presentes en un momento determinado, y puede que no sea representativo de lo que está ocurriendo ahí dentro”.
Tratamiento dietético-nutricional
Ahora me centraré brevemente en el consenso de la ACG que he citado más arriba, pero antes quiero traer esta frase lapidaria de Karina: “Tenemos poca evidencia para hacer unas guías claras para su tratamiento. Sospecha de aquellos que te vendan remedios milagrosos”. Amén.
El caso es que en el consenso de la ACG se revisó si tenía sentido retirar el gluten o implementar la dieta FODMAP (en breve hablo de ella) para concluir que o bien no hay pruebas científicas o bien son de muy baja calidad (“very low quality evidence”). Y también se revisó si vale la pena dar probióticos a los pacientes con SIBO. No solo no hallaron pruebas, sino que refirieron un estudio controlado que mostró que los probióticos podrían causar SIBO (“probiotics may cause SIBO”). Como expliqué hace poco, cada vez tenemos “Nuevas razones para dudar de la santidad de los probióticos”.
Es posible que en un futuro se usen cepas concretas de probióticos para tratar esta enfermedad, pero hoy por hoy no hay pruebas fiables para apoyar el uso de probióticos (J Clin Med. 2022 Oct 12;11(20):6017). Tampoco las hay, por cierto, para usar ajo, comino negro, clavo, canela, tomillo, hojas de laurel, mostaza, romero o cualquier otra clase de especias o plantas medicinales (Antibiotics (Basel). 2023 Jan 28;12(2):263).
Una revisión de mayo de 2022 también detalló que ni los probióticos ni ninguna dieta concreta, incluyendo una propuesta que ronda por internet llamada “SIBO Specific Diet”, cuentan con evidencias fiables de utilidad y seguridad (World J Clin Cases. 2022 May 26;10(15):4713-4716), algo que ya había constatado una revisión sistemática anterior (J Altern Complement Med. 2021 Feb;27(2):108-119).
SIBO y lumbago
¿Mejoran los síntomas a corto plazo con las dietas FODMAP? Es posible, pero eso no es exactamente positivo, como detallé en el texto (y sobre todo en las posdatas) “Dieta FODMAP para el síndrome del intestino irritable: no hay consenso”. Opino que estas dietas, que tienen pocos alimentos fermentables, pueden ser en realidad contraproducentes… como lo es el reposo en el caso del lumbago. Me explico.
Aunque hace unos años se recetaba reposo para la lumbalgia, hoy por hoy existe un claro consenso en aconsejar huir del reposo estar lo más activos posibles (“stay as active as possible», según MedlinePlus). ¿Por qué? Porque eso fortalece nuestro sistema muscular y a largo plazo nos acaba protegiendo del lumbago.
Y viceversa, el reposo puede debilitar y atrofiar la musculatura de la espalda por lo que se debe restringir a situaciones agudas en las que sea absolutamente imprescindible. ¿Sabías que cada día de reposo en cama conlleva una pérdida del 2% de la potencia muscular? (Semergen. 2002;28:1-3).
Algo así puede ocurrir con nuestro intestino: si no le hacemos llegar una cierta cantidad de alimentos fermentables (alimentos de origen vegetal poco procesados, que precisamente están muy limitados en la dieta FODMAP), la microbiota intestinal será de peor calidad, y eso empeorará el pronóstico del SIBO.
Es más, ese reposo, si se mantiene en el tiempo, puede traducirse en lo que ocurre con el reposo muscular, que puede consolidar, según Francisco Kovacs, “conductas de miedo y evitación, que generan pensamientos catastrofistas y actitudes pasivas, con transferencia a terceros de la responsabilidad de la dolencia y sus consecuencias” (Semergen. 2002;28:1-3).
No soy el único que opina así. Una revisión publicada en mayo de 2022 concluyó “es importante tener cuidado a la hora de prescribir dietas restrictivas”, ya que “una dieta saludable rica en verduras y alimentos integrales parece la mejor opción para obtener una microbiota equilibrada” (World J Clin Cases. 2022 May 26;10(15):4713-4716). Dicho con otras palabras, aplicar una dieta restrictiva, aunque podría ser positiva a corto plazo, es probable que sea contraproducente a largo plazo.
Y es que, como justifiqué en el texto “Ayuno intermitente, masa muscular y principio de precaución”, cuando tenemos dudas sobre posibles daños de llevar a cabo una actividad, debemos ser cautos y no aplicarla, aunque las pruebas de tales daños no sean sólidas.
Nada de lo anterior significa que alguien con un diagnóstico de SIBO y con una larga lista de síntomas incapacitantes pueda comer lo que quiera, como quiera y cuando quiera. Tampoco parece muy recomendable que alguien con lumbalgia aguda se ponga a cavar zanjas durante 8 horas seguidas. Significa de igual manera que en el lumbago no se debe contraindicar el ejercicio físico, sino adaptarlo, en el SIBO tampoco se deben seguir dietas muy restricitivas, sino dietas saludables pero adaptadas. Por tanto, la dieta de quien padece SIBO debería ser supervisada por un dietista-nutricionista, así como el entrenamiento del paciente con dolor lumbar conviene que sea supervisado por una persona capacitada para ello, lo que permite ajustar el programa según los progresos del paciente (Revista Internacional de Medicina y Ciencias de la Actividad Física y del Deporte 6.24 (2006): 230-247).
En suma
- Es probable que el aumento en los diagnósticos de SIBO tenga que ver con la reciente aparición y fácil disponibilidad de pruebas de aliento para diagnosticar esta enfermedad. Pruebas cuya fiabilidad es cuestionable.
- La terapia que cuenta con más pruebas científicas de eficacia es la utilización de antibióticos. Pero incluso así debe clasificarse como “Low level of evidence” (Bajo nivel de evidencia). Algo a tener en cuenta dado el enorme problema que supone el uso de antibióticos en situaciones no necesarias (Atención Primaria 2006;38(3): 174-177).
- No existe un abordaje dietético concreto que haya demostrado eficacia y seguridad, y eso incluye la llamada “SIBO Specific Diet” (dieta especial para SIBO), las dietas sin gluten, la dieta FODMAP, la prescripción de probióticos o la utilización de especias o plantas medicinales.
- Las dietas restrictivas pueden resultar contraproducentes por su afectación a la microbiota intestinal. Asimismo, pueden potenciar conductas de miedo y evitación, además de generar pensamientos catastrofistas y actitudes pasivas que podrían empeorar el pronóstico y, sobre todo, reducir la calidad de vida del paciente.
- Así como en el lumbago no se debe recetar reposo, sino adaptar el ejercicio físico, en el SIBO no se deben seguir dietas muy restricitivas, sino dietas saludables pero adaptadas, idealmente supervisadas por un dietista-nutricionista que base sus consejos en propuestas que combinen eficacia y seguridad a largo plazo.
Próximos cursos, presenciales y en streaming, organizados por Julio Basulto: http://juliobasulto.com/eventos/
Próximos eventos de Julio Basulto